En AGADELPRISE, estamos para apoyar, guiar e informar a las personas afectadas de linfedema
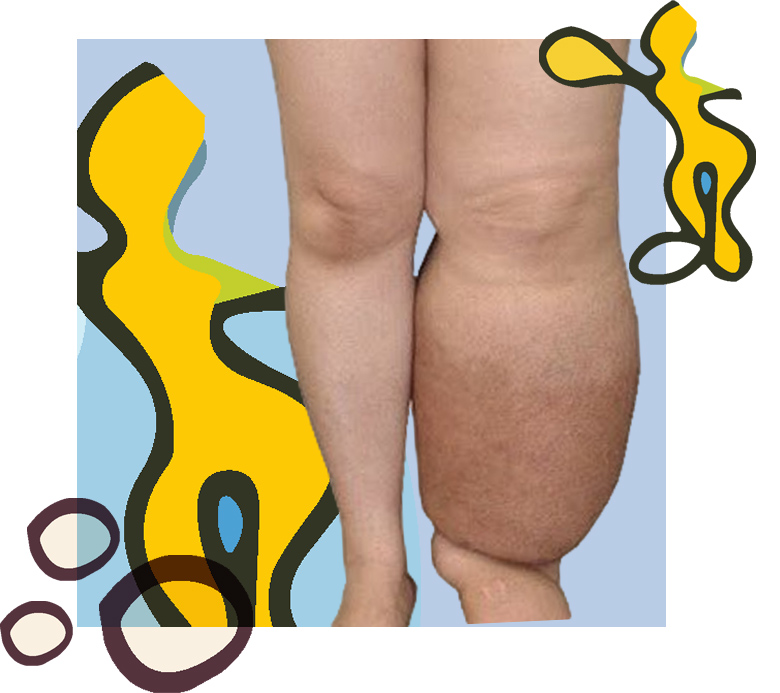
Qué es el linfedema?
El linfedema es una condición crónica inflamatoria que se caracteriza por la acumulación de proteínas de alto peso molecular, junto con otros elementos como agua, sales, electrolitos y ácido hialurónico, en el espacio entre las células, que se denomina intersticial. Esto ocurre debido a un daño en el sistema linfático.
Existen dos tipos de daño que pueden afectar al sistema linfático:
- Daño orgánico. Este tipo de daño se produce durante el desarrollo embrionario debido a la obstrucción, compresión o interrupción de los vasos linfáticos, o como resultado de su extirpación.
- Daño funcional. En este caso, el sistema linfático puede estar anatómicamente intacto, pero su función está disminuida. Esto puede ocurrir, por ejemplo, debido a una insuficiencia valvular. Estos fallos en el sistema linfático pueden provocar espasmos, dilataciones de los vasos linfáticos y una disminución en su capacidad de transporte.
Ambos tipos de daño pueden conducir a la acumulación de líquido linfático y, por ende, al desarrollo de linfedema.
Clasificación del linfedema por su origen
Se debe a una alteración congénita del sistema linfático. Se caracteriza porque las vías linfáticas empeoran progresivamente debido al incremento de la concentración de proteínas.
Hay varios tipos de linfedema primario:
- Aplasia. Es la carencia total de vasos linfáticos en una zona del organismo. Aunque se cree que es más por el cierre de los vasos linfáticos más que a la ausencia.
- Hipoplasia. Corresponde a la disminución en el número de vasos linfáticos o que estos son más estrechos de lo normal. Esta suele ser la causa más frecuente.
- Hiperestesia. Es cuando los vasos linfáticos carecen de válvulas funcionales y se produce un reflujo de la linfa debido a que las vías son más anchas de lo normal.
El linfedema primario suele aparecer de manera lenta y progresiva en el tiempo, o de forma brusca y acelerada cuando son desencadenados por un golpe, una inflamación, en el empbarazo, por un esfuerzo.
En cuanto a su aparición puede ser desde el nacimiento o en los primeros años de vida, en la adolescencia , en la tercera o cuarta década de la vida o en la menopausia.
Aparece en aquellas personas cuyos vasos linfáticos se hallan en buen estado de salud y funcionamiento, pero que a raíz de una insuficiencia mecánica provocada por una causa externa al sistema linfático, se produce una acumulación progresiva de linfa en los tejidos.
Los linfedemas secundarios pueden deberse a diferentes causas:
- Cirugías y radioterapias. La extirpación quirúrgica de ganglios linfáticos o la administración de radioterapia para tratar el cáncer pueden afectar directamente el sistema linfático. Por ejemplo, en el caso de la extirpación de ganglios axilares seguida de radioterapia, los vasos linfáticos y ganglios adyacentes pueden ser dañados o destruidos, lo que conduce al linfedema.
- Traumatismos. Las lesiones extensas como heridas, torceduras, quemaduras o fracturas significativas pueden comprometer la regeneración de los vasos linfáticos dañados.
- Inflamaciones. La inflamación de los vasos linfáticos (linfagitis) y los ganglios linfáticos (linfadenitis) puede causar obstrucciones debido a infecciones o agentes químicos.
- Infecciones. A nivel mundial, la filariasis, causada por el parásito de la filaria, es la principal causa de linfedema secundario. Esta enfermedad infecciosa afecta gravemente el sistema linfático y es más común en países en vías de desarrollo.
Estadios del linfedema
Síntomas del linfedema
Diagnóstico del linfedema
¿Cuál es el tratamiento del linfedema?
La valoración, tratamiento y seguimiento de los linfedemas, se suele realizar en los servicios de rehabilitación. Generalmente el médico rehabilitador, el fisioterapeuta y otros profesionales, se encargan del tratamiento de la persona con esta enfermedad.
El primer objetivo en el tratamiento de un linfedema es intentar que la circulación linfática de la parte afectada sea funcional y suficiente ; ya que, por sí sola, es incapaz de transportar la linfa que nuestro organismo produce de manera normal y que queda estancada.
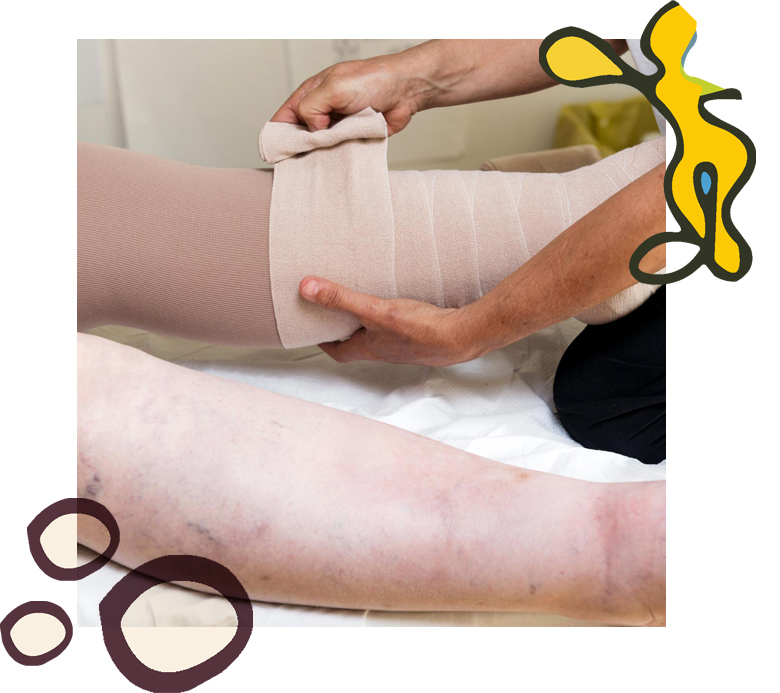
La terapia que se lleva a cabo para poder lograr este objetivo es la terapia descongestiva compleja (TDC). Esta terapia es el enfoque terapéutico más eficaz y completo para el tratamiento del linfedema. Combina diversas técnicas:
- Drenaje Linfático Manual
- Terapia de compresión
- Cuidados de la piel
- Ejercicio físico
Todas estas técnicas debe estar adaptadas a las necesidades individuales de cada paciente.
En algunos casos, se puede complementar con presoterapia y electroterapia bajo la supervisión de profesionales especializados.
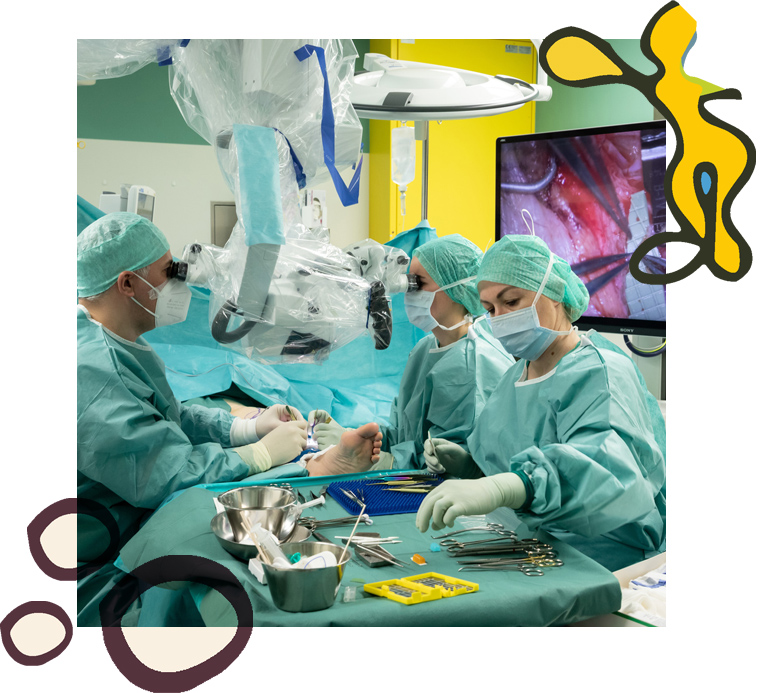
¿Cuáles son las opciones quirúrgicas del linfedema?
El tratamiento quirúrgico del linfedema se puede dividir en dos grupos:
1. Técnicas reconstructivas o fisiológicas
Se enfocan en la restitución de la función del sistema linfático dañado. Las principales son:
- Anastomosis linfovenosa. Esta técnica consiste en derivar vasos linfáticos a venas superficiales, facilitando así el retorno de la linfa a la sangre. Mediante suturas extremadamente delicadas en vasos de menos de 0.5 mm, se busca activar canales linfáticos inactivos. Esta opción es adecuada para la profilaxis y el tratamiento temprano del linfedema, siempre y cuando existan vasos linfáticos lo suficientemente sanos.
- Transferencia de ganglios linfáticos. El trasplante de ganglios implica la transferencia de ganglios de áreas "sobrantes" a la región afectada. Esta técnica altamente especializada requiere experiencia para evitar secuelas en la zona donante. Es particularmente útil en casos de cicatrices retráctiles y en reconstrucciones combinadas de mama y sistema linfático.
Van dirigidas a la reducción del volumen mediante la resección del tejido cutáneo-adiposo hipertrofiado. Las más conocidas son:
- Liposucción linfática selectiva. Esta técnica se emplea para eliminar la fibrosis y la grasa que se acumulan durante el linfedema crónico. Es recomendada en casos de linfedema de larga evolución con depósitos grasos significativos. Con una tecnología específica, esta liposucción es menos invasiva y segura, brindando resultados positivos en la reducción del volumen.
- Profilaxis quirúrgica. Se aplica a manera de prevención. Tiene como objetivo prevenir el desarrollo del linfedema después de procedimientos quirúrgicos como la linfadenectomía. Se pueden realizar anastomosis linfovenosas en el mismo campo quirúrgico para desviar la linfa al sistema venoso. Esta medida preventiva puede implementarse tanto durante la cirugía como en los meses posteriores al tratamiento adyuvante.
